- Home
- Diergezondheid
- Dierziekten
- Cowpoxvirus-infectie
Cowpoxvirus infectie
Cowpox is een virale huidaandoening die wordt veroorzaakt door een orthopoxvirus. Knaagdieren, en dan met name woelmuizen, vormen in West- en Noord-Europa een reservoir voor dit virus. Het is erg stabiel in het milieu en kan onder droge omstandigheden enkele maanden tot jaren infectieus blijven. De meeste infecties komen voor in zomer en herfst.
Dierziekte informatie Cowpoxvirus infectie
Transmissie
Cowpox komt het meest voor bij katten die jagen, maar ook mensen (zoönose), vee en exotische dieren kunnen geïnfecteerd raken. Tevens zijn er gevallen bekend van kat-kat transmissie en van kat-mens transmissie.
Een kat kan geïnfecteerd raken via de huid na een beet, of via huidwondjes. Ook komen sporadisch oronasale infecties voor. Op de plaats van infectie, vaak de kop, nek of voorpoten, ontstaat een huidlaesie. Na één tot drie weken kan dit zich verder uitbreiden tot secundaire huidlaesies. Deze starten vaak als kleine epidermale nodules die na drie tot vijf dagen vergroten tot goed omschreven ulcera waar een korst op komt. Ze drogen verder in en na vier tot vijf weken schilferen ze af.
Volksgezondheid
Cowpox is een zoönose, de mens kan dus ook geïnfecteerd raken met het orthopoxvirus. Besmettingen bij mensen zijn echter zeldzaam. Ze kunnen voorkomen na contact met geïnfecteerde dieren, zoals katten. Een enkele keer is iemand geïnfecteerd geraakt door intensief contact met een wilde rat. De verschijnselen bij de mens zijn koorts en lokale huidafwijkingen. Bij gebruik van standaard hygiënemaatregelen is de kans op besmetting van kat naar mens klein. Voorzichtigheid is echter geboden, zeker bij mensen met een verminderde weerstand en mensen die al huidproblemen hebben.
Kijk hier voor meer informatie over zoönosen.
Symptomen
Veel katten hebben alleen huidlaesies, maar een kortdurende viremie kan voorkomen vlak voor het verschijnen van de secundaire huidlaesies. Er kunnen dan verschijnselen als koorts, rhinitis, conjunctivitis, verminderde eetlust en sloomheid voorkomen. In zeldzame gevallen is er sprake van een ernstiger verloop met een ongunstige prognose. Dit wordt met name gezien bij ernstige secundaire bacteriële infecties of bij immuungecompromitteerde dieren (FeLV/FIV, glucocorticosteroïden gift).
Knaagdieren die dragers zijn van dit virus hebben doorgaans geen klinische verschijnselen.
De diagnose kan gesteld worden door middel van:
- histopathologie van huidbiopten
- PCR
- Serologisch onderzoek
- elektronenmicroscopie van een korst, exsudaat of biopsie.
Bij het optreden van secundaire bacteriële infecties kan de therapie bestaan uit een breedspectrum antibioticum en eventueel ondersteunende (vloeistof) therapie. Glucocorticosteroïden dienen vermeden te worden. De omgeving kan gereinigd worden met chloor; dit inactiveert het virus. Bij gebruik van standaard hygiënemaatregelen is de kans op transmissie van kat naar mens klein. Voorzichtigheid is echter geboden, zeker bij immuun gecompromitteerde mensen en mensen die al huidproblemen hebben.
Bron: Greene, CE (2006). Infectious diseases of the dog and cat (3rd ed). Missouri; Saunders Elsevier.
Casus Lakritze

Lakritze is een Europese Korthaar kat van 10 jaar, vrouwelijk gesteriliseerd en woont in Taunusstein, Duitsland.
Foto 1: Perioculaire crustae
Klacht en klinische bevindingen
Lakritze heeft sinds ruim twee weken hemorrhagische crustae en plaques op de kop, hals, dorsale rug, ooglid en randen van het planum nasale. Ze heeft milde koorts, lethargie, anorexia en ulceratie van de tong. Andere verschijnselen zijn wisselend sereuze neusuitvloeiing en niezen. Lakritze kan naar buiten, is ongeveer de helft van de tijd binnen en de helft van de tijd buiten.
Als klinische differentiële diagnose wordt gedacht aan een infectie met calicivirus, cowpoxvirus, herpesvirus en een eosinofiel granuloom of dermatomycose.
Aanvullend onderzoek
Tijdens het cytologisch onderzoek van een afdrukpreparaat van de huid zijn er aanwijzingen gevonden voor een secundaire pyodermie. Er is een schimmelcultuur gestart, die na een week (nog) negatief is. De FeLV/FIV test is negatief en bij het bloedonderzoek komen geen bijzonderheden naar voren.
Ten behoeve van aanvullende histopathologische diagnostiek zijn huidbiopten met een diameter van 6 millimeter van de laesies van de nek, de rug (twee keer) en de linker achterpoot genomen. De voorlopige behandeling tot de uitslag bekend is van het histopathologisch onderzoek bestaat uit: pradofloxacine (Veraflox® 15 mg, 1 tablet 1dd), cefovecin (Convenia® 0.36 ml sc), cyproheptadine (antihistaminicum 4 mg ¼ tablet, 1dd). Gezien de koorts en de orale ulceratieve laesie is gekozen voor een breedspectrumantibioticum.
De eigenaren zijn geïnstrueerd om de kat binnen te houden en handschoenen te gebruiken bij het geven van pillen. Indien de kat besmet is met het cowpoxvirus levert dat immers een zoönotisch gevaar op.
Uitslag histopathologisch onderzoek
Tijdens het histopathologisch onderzoek worden multifocale scherp begrensde gebiedjes gevonden, bestaande uit necrose en ontsteking in de epidermis en de haarfollikels die abrupt overgaan in normale epidermis en haarfollikelepitheel. In deze haarden zijn degeneratie en necrose van epitheel aanwezig met sterke zwelling (ballooning) van de cellen. Een aantal van de gedegenereerde epitheelcellen bevat cytoplasmatische, eosinofiele insluitlichaampjes met een variabele grootte. Ook is er uitgebreide vorming van crustae met serum, keratine en necrotische epitheelcellen. Multifocale infiltratie door macrofagen, neutrofielen, lymfocyten, eosinofielen en enkele meerkernige reuscellen rondom los in de dermis liggende, aansnijdingen van haren duidend op furunculose. De PAS kleuring is negatief.
Conclusie
Necrotiserende dermatitis die mede gekenmerkt wordt door de aanwezigheid van virale, eosinofiele insluitlichaampjes in epitheelcellen. Dit beeld is passend bij feline cowpoxvirus-infectie.
De behandeling met pradofloxacine wordt nog een week voortgezet en de behandeling met cyproheptadine werd gestaakt.
Een maand later laat de eigenaar telefonisch weten dat de laesies volledig zijn verdwenen; de crustae waren na twee weken weg en de huid was volledig genezen. Bij de eigenaren zijn geen huidlaesies geconstateerd.

Foto 2: Hemorrhagische crustae en plaques op randen van het planum nasale en omliggende huid
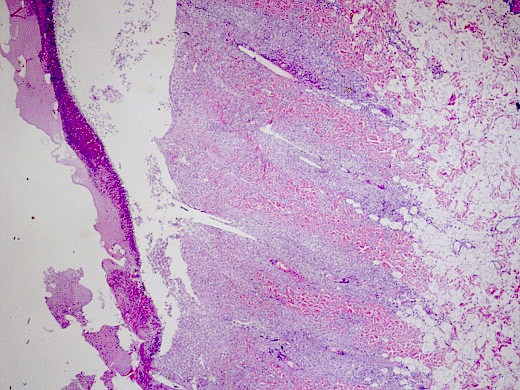
Foto 3: Bij lage vergroting is te zien dat de epidermis (links op de foto) necrotisch is en loslaat van de sterk ontstoken dermis
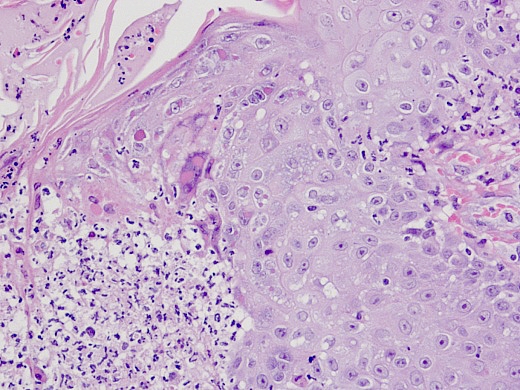
Foto 4: Op hogere vergroting is de scherpe overgang te zien tussen het necrotisch epitheel (links) met ontsteking en het intacte epitheel (rechts). Midden bovenin is een aantal degeneratieve epitheelcellen aanwezig met intracytoplasmatische insluitlichaampjes, niet te verwisselen met de helemaal rechts in beeld aanwezige erythrocyten.
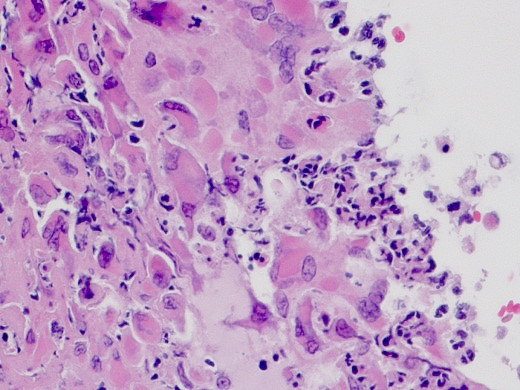
Foto 5: Ook hier degeneratieve, gezwollen epitheelcellen met intracytoplasmatische insluitlichaampjes
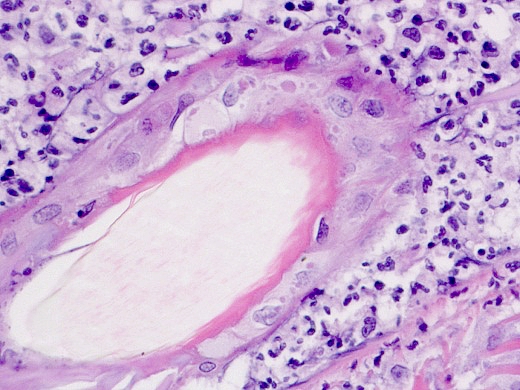
Foto 6: Ook in het haarfollikelepitheel bevinden zich enkele insluitlichaampjes, met uitgebreide neutrofiele ontsteking. Centraal ligt de nauwelijks aankleurende haaraansnijding
Casus afkomstig van Tierdermatologie Dr. Wildermuth, Wiesbaden-Nordenstadt, Duitsland. Dr. Kerstin Wildermuth is afgestudeerd aan de veterinaire faculteit van Ludwig Maximillian Universiteit in München, waar ze ook haar doctoraalstudie in de dermatologie heeft behaald. Na 1 jaar internship in München is ze naar de VS gegaan om bij de Colorado State University haar residency in dermatologie af te ronden. Vanaf 2012 heeft ze een eigen specialistische dermatologiekliniek, Tierdermatologie Dr. Wildermuth, in Wiesbaden, Duitsland opgezet samen met haar man Brett Wildermuth.
Dr. Brett E. Wildermuth heeft zijn dermatologie residency bij de de Animal Dermatology Clinic in San Diego in 2005 afgerond en heeft daar aansluitend als partner gewerkt tot 2011. Zijn taken waren onder andere het begeleiden van dermatologen in opleiding en het trainen van studenten diergeneeskunde. Ze zijn beiden erkend door zowel de ACVD als de ECVD, geven regelmatig internationale lezingen, publiceren en reviewen artikelen in internationale tijdschriften.
Door: Dr. Nadine Meertens
Tips voor huidbiopsie
Onderzoek van huidbiopten is één van de meest waardevolle onderzoeken om tot een diagnose te komen bij een dermatologisch probleem. Voor de interpretatie van de waarnemingen bij microscopisch onderzoek van huidbiopten is niet alleen ruime ervaring met huid-pathologie noodzakelijk, maar is ook een zo compleet mogelijke anamnese essentieel. Zo is de volgende klinische informatie van groot belang:
- een zo precies mogelijke beschrijving van de laesies, eventueel aangevuld met een foto (pathologie@gddiergezondheid.nl);
- aard van de laesie;
- lokalisatie van de laesies (hiervoor is de schets op het inzendformulier ook geschikt);
- snelheid van optreden;
- gegevens van het dier (leeftijd, ras, geslacht) en eventuele klachten bij de eigenaar;
- aanwezigheid van jeuk (en mate ervan), pijn en andere symptomen (zoals algehele malaise of vergrote lymfeknopen).
- Medicatie.
Invloed medicatie
Medicatie kan invloed hebben op de interpretatie van de microscopische bevingen in huidbiopten. Vergeet u daarom niet te vermelden welke behandelingen al plaats hebben gevonden en wat het effect hiervan was. Ook de duur van een antibioticum-therapie en het soort antibioticum kunnen van belang zijn.
Glucocorticosteroïden kunnen een dramatische invloed hebben op het histopathologische beeld en dienen daarom, indien mogelijk, gestopt te worden twee tot drie en zes tot acht weken vóór het biopteren, respectievelijk bij orale toediening en bij een depot injectie. Als dit niet mogelijk is, is het belangrijk om aan te geven wanneer het dier voor het laatst glucocorticosteroïden gekregen heeft en of het om kortdurende of langwerkende corticosteroïden gaat. Het is ook belangrijk om aan te geven of er sprake is geweest van topicale therapie door middel van glucocorticosteroïd-bevattende zalven.
In sommige gevallen, bijvoorbeeld bij uitgebreide pyodermie, kan het verstandig zijn om, voorafgaand aan de bioptname, secundaire infecties eerst te behandelen, zodat deze de primaire oorzakelijke laesies niet overstemmen.
Bioptname
De haren mogen, indien nodig, voorzichtig afgeknipt worden. Hierbij is het belangrijk dat het huidoppervlak niet aangeraakt wordt. De huid mag echter niet geschoren worden of uitgebreid gereinigd worden met zeep. Voorzichtig deppen met 70% alcohol mag wel.
Het nemen van meerdere biopten is essentieel. Deze dienen zo groot mogelijk te zijn, bij voorkeur 6 tot 8 millimeter ponsbiopten. Op gevoelige plaatsen zoals de neus, het perioculaire gebied en het nagelbed, volstaan 3 tot 4 millimeter biopten, die minder littekenvorming geven. In het algemeen geldt dat meer biopten de kans op een diagnose vergroten. Bij het histopathologisch onderzoek van alopecie moet een voldoende groot aantal haarfollikels aanwezig zijn om het stadium en de eventuele afwijkingen te kunnen beoordelen.
In de regel worden de huidbiopten genomen van de meest recente laesies om de kans op aspecifieke bevindingen te verminderen. Bij chronische laesies verdwijnt veelal het specifieke histopathologisch beeld en is een specifieke diagnose niet meer mogelijk. Indien mogelijk dienen primaire laesies gebiopteerd te worden.
Het wordt aangeraden om biopten van de periferie van laesies te nemen, zodat de overgang naar de normale huid ook aanwezig is in het biopt. Hier zijn echter uitzonderingen op, bijvoorbeeld bij vasculitis en ischemische dermatopathie is het juist belangrijk het centrum van de laesies te biopteren.
Als een laesie klinisch gekenmerkt wordt door de aanwezigheid van pustels en vesicles, dan is het verstandig om dit op het inzendformulier te vermelden. In dergelijke gevallen dienen deze huidveranderingen in de genomen biopten aanwezig te zijn, zeker als de verschillende vormen van pemphigus hoog in uw lijst differentiaaldiagnoses staan. Bij de verwerking op het laboratorium wordt ervoor gezorgd dat dergelijke fragiele pustels en vesicles intact microscopisch onderzocht kunnen worden.
Inzenden
De biopten dienen voorzichtig en direct na afname in 10% gebufferd formaline gefixeerd te worden. Dit is van groot belang, omdat al na een paar minuten de kwaliteit van het weefsel afneemt en artefacten door autolyse toenemen. Indien de weefselfixatie niet snel genoeg optreedt, dan is het mogelijk dat het weefsel niet meer beoordeeld kan worden ten gevolge van bovenstaande artefacten.
Knijpartefacten kunnen vermeden worden door het voorzichtig verwijderen van de biopten uit het biopteerapparaat, door ze bij één hoek vast te houden met een fijne pincet en zo min mogelijk te knijpen.
Diagnose
In de gevallen waarin geen definitieve diagnose gesteld kan worden op huidbiopten, is het meestal mogelijk het spectrum van mogelijke aandoeningen te beperken tot een groep die met klinische differentiatie verder ingeperkt kan worden.
Indien het klinisch beeld of het ziekteverloop niet lijkt overeen te komen met de uitslag van het pathologisch onderzoek, dan kun je contact opnemen met de patholoog.